Siêu âm sớm
Trao đổi với PV VietTimes GS. TS. Nguyễn Viết Tiến – nguyên Thứ trưởng Thường trực Bộ Y tế, nguyên Giám đốc Bệnh viện Phụ sản Trung ương – cho biết: Thông thường, việc siêu âm sẽ xác định được dị tật của thai nhi khi còn trong bụng mẹ. Tuy nhiên, sản phụ phải siêu âm liên tục chứ không thể chỉ siêu âm trong 1 lần và đúng theo quy trình – 3 quý trong quá trình mang thai đều phải siêu âm 1 lần. Trong quý thứ nhất, các sản phụ cần phải đi siêu âm khi thai nhi ở tuần thứ 12, quý thứ 2 siêu âm vào tuần thứ 22 và quý thứ 3 siêu âm khi sản phụ mang thai ở tuần thứ 32.
Một số trường hợp sản phụ không phát hiện thai nhi có dị tật hoặc khi phát hiện có dị tật mà thai nhi đã lớn thì buộc phải giữ lại.
Về chẩn đoán trước sinh trên cả nước đã được thực hiện tương đối tốt do đó những trường hợp sản phụ có thai nhi bị dị tật không xuất hiện thường xuyên, chỉ có một vài trường hợp.
 |
|
GS. TS. Nguyễn Viết Tiến – nguyên Thứ trưởng Thường trực Bộ Y tế, nguyên Giám đốc Bệnh viện Phụ sản Trung ương (Ảnh: Minh Thúy)
|
Hiện, có nhiều phương tiện, kỹ thuật hiện đại để sàng lọc trước sinh cho sản phụ như sàng lọc di truyền phôi trước khi làm tổ, khi thai còn nhỏ, siêu âm chẩn đoán hình ảnh. Tuy nhiên, theo ông Tiến không phải tất cả các loại bệnh mãn tính, di truyền đều có thể sàng lọc được hết bằng kỹ thuật hiện đại bởi bộ gen của con người có hàng triệu gen trong khi trên thế giới các chuyên gia không thể làm được hết những mồi để chẩn đoán hàng triệu gen mà chỉ làm cho những loại bệnh hay gặp để phát hiện sớm. Còn đối với những loại bệnh đặc biệt hiếm gặp thì chưa thể chẩn đoán sớm được.
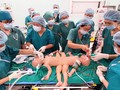
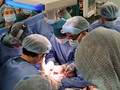
Theo ông Tiến, khi tiến hành phẫu thuật tách rời trẻ sơ sinh bị dính liền một bộ phận nào đó thì bộ phận ấy phải riêng biệt. Ví dụ như chung nhau một cột sống hoặc chung nhau 1 lá gan thì không thể tách rời. Trong trường hợp 2 thai nhi bị dính nhau nhiều thì nhiều khả năng phải loại bỏ đi một thai. Để bảo tồn được cả 2 thai nhi song sinh dính liền thì cơ quan, bộ phận của cả 2 thai phải tương đối đầy đủ.
Chính vì thế, GS.TS. Nguyễn Viết Tiến khuyến cáo: Để chủ động phòng, tránh dị tật thai nhi, các sản phụ cần đi khám đầy đủ, đúng quy trình, hướng dẫn của các bác sĩ.
Dị tật song thai dính liền không khó phát hiện
Theo PGS. TS. Nguyễn Duy Ánh – Giám đốc Bệnh viện Phụ sản Hà Nội – sàng lọc trước sinh hoàn toàn có thể phát hiện sớm dị tật. Song thai dính liền là một trong những dị tật hiếm gặp. Ngay trong 3 tháng đầu mang thai khi siêu âm sản phụ có thể phát hiện rõ được dị tật này ở thai nhi qua việc siêu âm, chẩn đoán hình ảnh, siêu âm doppler mạch máu. Cặp song sinh Trúc Nhi – Diệu Nhi là trường hợp song thai cùng trứng – trong quá trình phân chia trứng gặp vấn đề.
Do đó khi mang thai các sản phủ phải đặc biệt lưu ý khám khi mới có thai (chậm kinh khoảng 1-2 tuần) để xem thai đã làm tổ đúng chỗ chưa và khám khi đang mang thai trong 12 tuần – toàn bộ quá trình thai biệt hóa thành phôi, phân chia các phần của thai đã hoàn thiện, thai đã thành 1 người lớn thu nhỏ.
Nếu phát hiện thai nhi dính liền muộn thì sản phụ buộc phải nuôi dưỡng để mổ lấy thai. Tuy nhiên, sau khi mổ lấy thai, song thai dính liền sẽ phải đối mặt với phẫu thuật tách rời trong tương lai.
 |
|
PGS. TS. Nguyễn Duy Ánh – Giám đốc Bệnh viện Phụ sản Hà Nội (Ảnh: Minh Thúy)
|
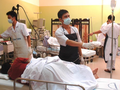
Trong trường hợp không tách song thai dính liền kịp thời thì quá trình chăm sóc bé sẽ gặp rất nhiều khó khăn. Hơn nữa, việc để thai dính liền quá lâu thì tổ chức các cơ thể, bộ phận của bé sẽ càng chắc và khó thực hiện phẫu thuật tách dính cũng như khâu lại các bộ phận sau phẫu thuật.
BS. Ánh cho hay: Đến nay, kỹ thuật tiến bộ nhất trong quá trình phẫu thuật tách rời song thai là chẩn đoán được trước tất cả các bộ phận thai nhi bị dính liền, có thể thay thế bộ phận bị dính liền. Ví dụ như thai nhi bị dính bàng quang thì có thể làm bàng quang nhân tạo cho bé còn lại. Tất cả những kỹ thuật hiện đại đến nay đều có sự đóng góp của ngành Ngoại khoa và ngành ghép tạng để tăng khả năng cứu sống cả 2 bé bị dính liền, cũng có trường hợp phải hy sinh 1 bé để cứu 1 bé.
Như vậy, dị tật song thai dính liền hoàn toàn có thể phát hiện sớm nhờ sàng lọc trước sinh bằng những kỹ thuật hiện đại. Để bảo vệ sức khỏe của mẹ và bé mỗi sản phụ cần lưu ý thường xuyên khám thai định kỳ theo hướng dẫn của bác sĩ và làm các xét nghiệm cần thiết.
| Ở Việt Nam, mỗi năm có khoảng 1.500.000 em bé sinh ra, trong đó có tới 1.400 - 1.800 trẻ bị bệnh Down (Trisomy 21); 200 - 250 trẻ bị hội chứng Ewards (Trisomy 18); 1.000 - 1.500 trẻ bị dị tật ống thần kinh; 300 - 400 trẻ bị suy giáp bẩm sinh; 15.000 - 30.000 trẻ bị thiếu men G6PD; 200 - 600 trẻ bị tăng sản tuyến thượng thận bẩm sinh; 2.200 trẻ bị tan máu bẩm sinh và các bệnh lý di truyền, dị tật bẩm sinh khác. Nhiều dị tật bẩm sinh có thể điều trị đạt hiệu quả cao nếu được phát hiện sớm từ việc sàng lọc, chẩn đoán trước sinh. Việc sàng lọc, chẩn đoán này có thể giúp phát hiện sớm các các dị tật bẩm sinh và đưa ra các biện pháp can thiệp, điều trị kịp thời. Sàng lọc trước sinh sẽ hạn chế tối đa dị tật từ trong bụng mẹ và giúp trẻ sinh ra phát triển bình thường. Thực hiện việc sàng lọc trước sinh bằng cách khám định kỳ, siêu âm, xét nghiệm trong thời kỳ mang thai cho các bà mẹ sẽ giúp các cặp vợ chồng biết chính xác 80 – 90% thai nhi của mình khỏe mạnh hay có vấn đề gì bất thường hay không. |